علائم چربی خون بالا در بدن
اگر به پزشک مراجعه کردید و او تشخیص داد که اختلال چربی دارید، این بدان معنی است سطح کلسترول، چربی های تری گلیسیرید و یا هر دو دارای سطح بالایی هستند. بنابراین اگر مبتلا به این اختلال باشید بیشتر در معرض خطر ابتلا به بیماری های قلبی هستید. در این نوشته به علت ها و علائم چربی خون بالا در بدن اشاره کردیم که با چربی خون آشنا بشید تا به محض مواجه شدن با علائم سریعا به درمان آن بپردازید.
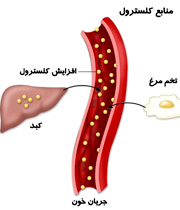
کلسترول چیست؟
کلسترول یک ماده چربی مانند است که در کبد و سایر سلولها ساخته شده و در بعضی از انواع غذاها از جمله لبنیات، تخم مرغ و گوشت بدست می آید. دو نوع کلسترول که در بدن شما وجود دارد عبارتند از لیپوپروتئین با چگالی کم (LDL) و لیپوپروتئین با چگالی بالا (HDL).
LDL به عنوان “کلسترول بد” نامیده می شود که توسط غذاهایی مانند گوشت قرمز و لبنیات ساخته میشود و جذب بدن میگردد. LDL می تواند با سایر چربی ها و مواد موجود در خون شما ترکیب شود و باعث ایجاد انسداد در شریان ها شود. همچنین می تواند جریان خون شما را کاهش دهد و باعث بیماری های قلبی، حمله قلبی یا سکته مغزی شود. به دلیل اثرات بالقوه آن، پزشکان سطح پایین LDL را توصیه می کنند.

HDL، به عنوان “کلسترول خوب” شناخته شده است، اثر محافظتی بر روی قلب شما دارد. HDL کلسترول مضر را از شریان خود حرکت داده و مانع انسداد رگها می شود. پزشکان معمولا توصیه می کنند که سطح بالاتری از کلسترول HDL داشته باشید.
تری گلیسیرید یک نوع چربی است که از طریق مواد غذایی که می خورید بدست می آید. زمانی که کالری بیش از اندازه ذخیره میکنید تبدیل به چربی به نام تری گلیسیرید میشود. برخی از تری گلیسیرید ها برای عملکرد برخی سلول ها ضروری هستند، اما زمانی که بیش از حد باشند همانند LDL، ناسالم هستند. برای اینکه بدن سالمی داشته باشید باید سطوح پایینی از آن را دریافت کنید.
علت های موثر در چربی خون بالا در بدن
رژیم غذایی نامناسب از جمله مصرف بیش از حد غذاهای چرب
وجود برخی بیماریها مثل دیابت، کم کاری تیروئید، بیماری کلیوی
کم ورزش کردن و بی تحرکی
سیگار کشیدن
عوامل ژنتیک
علائم چربی خون بالا در بدن
بیشتر اوقات چربی خون علائمی ندارد اما ممکن است به شکل بیماری های مختلف قلبی مانند درد قفسه سینه (آنژین صدری) یا تهوع و خستگی رخ دهد. حمله قلبی یا سکته مغزی ممکن است از کلسترول کنترل نشده باشد. از جمله علائم چربی خون عبارتند از:
سرگیجه و سردرد
احساس سنگینی و خستگی
افزایش تعریق بدن
سردردهایی که معمولاً با احساس سنگینی سر همراه میباشد
خواب آلودگی
چگونگی تشخیص چربی خون
این نوع بیماری با انجام آزمایش تشخیص داده میشود. در این آزمایش انواع مختلف چربی ها از جمله LDL و HDL و تری گلیسیرید را اندازه گیری می کنند. برای اینکه جواب آزمایشتان صحیح باشد سعی کنید 12 ساعت قبل از انجام آن از خوردن و نوشیدن مایعات خودداری کنید. چربی خون را بصورت میلی گرم در دسی لیتر (mg / dL) اندازه گیری می کنند. سطح کلی کلسترول شما نباید بالاتر از mg/dl 200 باشد.